При воспалении коленного сустава могут развиться различные виды артрита, в том числе реактивный гонит. Патология характеризуется интенсивным болевым синдромом, чем значительно ухудшает качество жизни пациента. Кроме того, артрит запускает деструктивный процесс в тканях сустава. Своевременная диагностика и правильно подобранная терапии позволяет замедлить дегенерацию сустава и вернуть пациенту подвижность.
Лечение
Лучше в домашних условиях лечением гонита не заниматься. Без помощи врачей здесь не обойтись. Как лечат врачи воспаление коленного сустава?
- Обеспечивают постельный режим путем накладывания на пораженный участок фиксирующей гипсовой лонгеты;
- Назначают лекарства в виде антибиотиков как внешнего, так и внутреннего применения;
- При вторичной форме болезни начинается интенсивное лечение первопричины – основного заболевания;
- Физиотерапевтические процедуры проводятся лишь в момент стихания воспаления. В период обострения они противопоказаны;
- Возможно переливание крови;
- Хирургическое вмешательство проводится лишь по необходимости, когда происходят значительные изменения в тканях, суставе, а также больной теряет способность ходить.
При гонорейном гоните проводится хирургическое удаление экссудата, внутримышечно и внутрисуставно вводят антибиотики. По мере выздоровления проводят физиотерапевтические процедуры и назначается санаторное лечение.
При туберкулезной и сифилитической формах болезни назначаются специфические процедуры под присмотром врача.
Острую гнойную форму гонита лечат путем пункции – удаления гнойного содержимого, введения антибиотиков и обеспечения покоя.
Разновидности гонита
Гонит может быть сопутствующим заболеванием при венерической или туберкулезной инфекции. Чаще подобное осложнение наблюдается у мужчин.
Гонорейный гонит проявляется острыми болями в пораженном суставе, высокой температурой тела, ограничением подвижности сустава. Разрушение суставных тканей происходит очень быстро, в большинстве случаев развивается анкилоз сустава колена. Параллельно отмечаются симптомы острой или хронической гонореи.
Точно определить вид бактерий помогает исследование экссудата синовиальной оболочки. Лечение контролируется врачом-венерологом. Заключается оно в следующем: делается пункция коленного сустава, гнойное содержимое отсасывается. Затем в суставную полость вводится антибиотик.
Антибактериальные препараты назначаются также внутримышечно. Восстановление подвижности конечности проводится в санатории с применением различных физиопроцедур.
Сифилитический гонит на сегодняшний день встречается очень редко. Чаще всего он проявляется как сифилитический синовит или вторичный остеоартрит при врожденной или третичной форме сифилиса.
Поражаются симметрично оба колена, суставы принимают шарообразную форму из-за скопления экссудата, другие симптомы выражены очень слабо. Температура может повышаться только местно, подвижность суставов практически не нарушается.
Реже отмечается реактивный синовит коленного сустава или сифилитический остеоартрит с гуммозным поражением костных тканей.
В этом случае поражается только один сустав. Он может сильно деформироваться, боли донимают пациента преимущественно по ночам. Но нарушения подвижности при этом не отмечается, температура остается в норме.
Рентгенограмма показывает гуммозный процесс в тканях кости, осложненный склерозом. Лечение этой формы гонита также проводится под надзором венеролога, используется специфическая терапия против сифилиса. В запущенных случаях проводится резекция сильно разрушенных анкилозом суставов.
Туберкулезный гонит по локализации и природе происхождения может быть первично-синовиальным или же первично-костным. На начальной стадии воспаление развивается медленно, симптомы сглажены.
Наблюдается небольшая припухлость и баллотирование надколенника, температура может немного повышаться местно, болевой синдром и скованность умеренные. Гипотрофия мышц бедра и голени наступает очень быстро. Диагностика из-за слабовыраженной симптоматики часто бывает затруднена, используется несколько различных методик.
Лечение туберкулезного гонита проводится в комплексе с лечением основного заболевания, программа лечения определяется фтизиатром. Больной, как правило, помещается на стационар или в санаторий.
При воспалении коленного сустава могут развиться различные виды артрита, в том числе реактивный гонит. Патология характеризуется интенсивным болевым синдромом, чем значительно ухудшает качество жизни пациента. Кроме того, артрит запускает деструктивный процесс в тканях сустава. Своевременная диагностика и правильно подобранная терапии позволяет замедлить дегенерацию сустава и вернуть пациенту подвижность.
Клиническая картина
Несмотря на то, что в зависимости от этиологии и патогенеза клин, проявления воспаления коленного сустава имеют свои особенности, можно выделить ряд общих признаков, интенсивность которых определяет острое, подострое или хрон, течение Г.
При острых Г. все признаки воспаления (спонтанная боль в суставе, покраснение кожных покровов над ним, повышение местной температуры, отечность подкожной клетчатки в области сустава, экссудат в полости сустава, болезненность сустава при пальпации, ограничение функции) выражены резко и развиваются быстро. Контуры сустава сглажены, объем его увеличен. Развивается миогенная контрактура, к-рая приводит к вынужденному, полусогнутому — так наз. боннетовскому положению (рис. 1). В этом положении сустав находится в состоянии наибольшего покоя, т. к. менее всего выражено натяжение суставной сумки, связочного аппарата и мышц, что ослабляет или устраняет повышение мышечного тонуса. Боннетовское положение характерно для Г. с экссудативным компонентом воспаления.
В крови при острых Г. выявляется лейкоцитоз (иногда до 25 000), значительное ускорение РОЭ (до 70 мм/час), резкие сдвиги биохим, показателей. В ряде случаев острое течение Г. переходит в хроническое.
При подострых Г. все описанные симптомы выражены в меньшей степени.
При хрон. Г. не обязательно определяются все симптомы воспаления коленного сустава. Боль возникает гл. обр. при движении в суставе. Характерны стойкие изменения формы сустава (рис. 2) в результате органического поражения суставной капсулы, мышечной атрофии, развития артромиогенной контрактуры. Хрон. Г. моноартикулярного типа может протекать без повышения температуры тела, ускорения РОЭ.
В связи с разнообразием этиол, факторов, а также анатомо-функцио нальными особенностями коленного сустава, характеризующегося большой площадью сочленяющихся суставных поверхностей, обширной суставной капсулой, течение Г. отличается большой вариабельностью.
Могут быть острые, непродолжительные и полностью обратимые формы, а также прогрессирующие, хронические с полной утратой функции сустава.
Осложнения
- Флегмоны конечностейразвиваются при гнойном расплавлении стенки сумки. Типичные направления распространения гноя описаны выше.
- Гнойные артритыявляются редкими осложнениями бурситов, поскольку большинство синовиальных сумок в норме не сообщается с полостями суставов
- Контактный остеомиелитразвивается при длительном течении гнойного бурсита с расплавлением стенки сумки, предлежащей к кости. Это обычно бывает при неправильном хирургическом лечении – неадекватном вскрытии, плохом дренировании полости сумки.
Как лечить гонартроз
Диагностика и лечение такого вида суставной патологии как гонартроз предполагает врачебный осмотр и дальнейшее проведение рентгенологического исследования. Это позволит определить степень заболевания и поставить точный диагноз, а также проследить динамику его развития.
Гонартроз относится к неизлечимым заболеваниям, но это не означает, что лечить его не нужно вовсе. Чем раньше начатьлечение, тем на дольше можно отсрочить прогрессирование болезни.
Основными методами лечения являются:
- Медикаментозный: анальгетиками, нестероидными противовоспалительными препаратами, препаратами группы хондропротекторов, кортикостероидными противовоспалительными гормонами.
- Физиотерапевтический, с применением таких процедур: УВЧ, диатермии на область больного сустава, фонофореза гидрокортизона. Кроме того, эффективны парафиновые аппликации и бальнеотерапия (радоновые и сульфидные ванны), а также компрессы с бишофитом.
- Метод лечебной гимнастики, с индивидуальной разработкой комплекса упражнений на основании истории болезнипациента и результатов диагностики, направленных на снижение боли, расслабление мышц, увеличение суставной щели и улучшение кровообращения в суставе.
- Лечение народными средствами, с использованием компрессов, настоек, ванночек, растираний и так далее. Примеры народных рецептов:
- Накладывать на область колена компресс с использованием голубой глины, для приготовления которого нужно глину разбавить водой до получения сметанообразной смеси. Держать на колене два часа.
- Приготовить настой из одуванчиков: наполнить бутылку из темного стекла головками желтых одуванчиков и залить их водкой. Поставить в темное место на один месяц. Процедить. Натирать настоем колени ежедневно перед сном.
- В течение двух недель накладывать на больное колено компресс из хрена, для чего измельченные корни растения нужно поставить кипеть на водяную баню, а затем выложить смесь на марлю.
- Ортопедический, с использованием во время ходьбы трости или костылей с целью разгрузки пораженного сустава. Иногда используют специальные ортезы, с помощью которых можно разгрузить определенные его отделы. Также применяют индивидуальные стельки.
- Хирургический, который используется в случае неэффективности всех остальных методов. Показания к хирургическому вмешательству определяются совместно врачом и пациентом. Врач обязательно должен проинформировать больного об альтернативных вариантах.
Возможные хирургические манипуляции:
- Пункция коленного сустава. Назначается при избыточном скоплении суставной жидкости с целью ее удаления и при необходимости последующего внутрисуставного введения гормональных препаратов.
- Артроскопия. Представляет собой диагностическую процедуру, необходимую для уточнения диагноза. Может сочетаться с пневмоартрографией.
- Чрезмыщелковая остеотомия большеберцовой кости. С ее помощью корректируют отклонение оси конечности в случае сформировавшихся суставных деформаций.
- Артродез – экономная резекция сустава с дальнейшим сращением резицированных костных поверхностей, благодаря чему происходит формирование устойчивой «выпрямленной» конечности. В последнее время встречается крайне редко. Назначается при гонартрозе 3 степени.
- Артролиз. Данная операция носит мобилизующий характер, назначается при 2-ой и 3-ей степенях заболевания. Выполняется артротомия из парапателлярного разреза, после чего удаляется измененная (утолщенная) синовиальная мембрана, остеофиты и спайки с целью восстановления подвижности сустава.
- Артропластика – резекция остатков суставных хрящей и последующее формирование суставных поверхностей, имеющих «упрощенную форму». Данная операция несет риск развития нестабильности в суставе, поэтому выполняют ее достаточно редко.
- Эндопротезирование. Назначается в случае тяжелого поражения коленного сустава, характеризующегося деструкцией суставных поверхностей, стойким болевым синдромом и ограничением подвижности.
Как видно, деформирующий гонартроз – это серьезное заболевание, лечить которое нужно достаточно долго, поэтому любой из описанных выше методов лечения обязательно должен быть назначен специалистм!
Локальная терапия
Наружное воздействие дополняет основное лечение. Применение компрессов, мазей от артрита коленного сустава оправдано в комплексе с другими методами лечения. В период обострения недуга проводят противовоспалительные и охлаждающие мероприятия:
- мазь Диклофенак, Фастум Гель, крем Долгит помогают унять боль, уменьшить воспалительный процесс;
Зарекомендовали себя компрессы с Димексидом, которые можно применять на протяжении длительного времени. Димексид обладает противовоспалительным, жаропонижающим, противовирусным и противогрибковым эффектов.
Для приготовления компресса средство разводится наполовину с водой. Подготовленным составом пропитывается марля, которая прикладывается к колену. Такой компресс держат от 15 минут до часа. Более длительное применение чревато ожогами. Чтобы усилить эффект процедуры, в состав можно добавлять Гидрокортизон, Анальгин, витаминные лекарства.
При отсутствии признаков воспаления можно делать согревающие локальные процедуры. Такое воздействие усилит кровоток, расслабит мышцы.
Согревающим эффектом обладают:
- мази Капсикам, Финалгон, Мобилат, Випросал;
- мази на основе жгучего перца, яда змеи или пчел;
Лечение народными средствами предлагает для согревания:
- спиртосодержащие компрессы;
- растирки и компрессы составами с хреном, перцем, горчицей.
Что это такое гонит
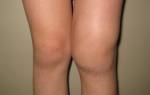
Если у человека набухает и достигает значительных размеров коленная чашечка, при этом он занимает вынужденное положение, согнув колено, речь может идти о гоните. Что это такое? Гонит (артрит, моноартрит или остеоартрит) – это воспаление коленного сустава. В колене собирается большое количество жидкости в процессе воспаления, из-за чего оно набухает. Может проходить как с яркими симптомами (когда появляется температура, слабость, недомогание), а может протекать бессимптомно. При этом постоянно происходит процесс разрушения хрящей, тканей, обездвиживая частично или полностью больного.
- Острый – развивается стремительно и проявляет яркую симптоматику;
- Хронический – протекает бессимптомно.
- Первичный – возникает как самостоятельная болезнь в результате ушибов, травм, попадания инфекции в открытую рану на колене;
- Вторичный – возникает как следствие уже бушующих в организме болезней:
- Ревматоидный артрит – хроническое воспаление сустава;
- Болезнь Бехтерева – воспаление позвоночника и суставов хронического характера;
- Туберкулез – поражение организма микобактерией туберкулеза. Соответственно, развивается вид гонита – туберкулезный;
- Сифилис – поражение бледной трепонемой. Соответственно, развивается вид гонита – сифилитический;
- Гонорейный гонит – поражение гонореей;
- Бруцеллезный гонит;
- Дизентерийный гонит;
- Пневмококковый гонит;
- Септический гонит;
- Ревматический гонит;
- Флегмонозный гонит;
- Другие болезни: полиартрит, псориаз, синдром Рейтера и т. д.
По характеру скопившегося экссудата различают виды:
- Серозный – формируется из сыворотки крови, без гноя;
- Гнойный – поражение стафилококками, синегнойной палочкой, сальмонеллой, кишечной палочкой и пр.;
- Серозно-гнойный.
Прогноз жизни
Прогноз жизни при гоните полностью зависит от причин и течения болезни. Сколько живут при воспалении коленного сустава? Всю жизнь. Если поражение произошло за счет других болезней, тогда именно они укорачивают жизнь пациента. При первичной форме болезни возможны лишь осложнения, которые не влияют на продолжительность жизни, но значительно снижают ее качество. Можно остаться инвалидом, если не заниматься лечением.
При отсутствии лечения возможны следующие осложнения:
- Полное обездвиживание больного за счет того, что разрушаются ткани, хрящи, меняется структура сустава;
- Прорыв гнойного содержимого в ткани голени и бедра, что приведет к распространению болезни на близлежащие ткани.
- Сепсис.
Поэтому следует не только лечить воспаление коленного сустава, но и проводить профилактические процедуры, которые предотвратят его повторное возникновение:
- Лечение других заболеваний организма, особенно инфекционных и опорно-двигательных;
Избегание травм, ушибов, ссадин, рваных ран. Своевременно их залечивать и доводить до полного выздоровления.
Гонит – это воспалительный процесс коленного сустава, развивается он чаще всего при полиартрите или моноартрите. Различают две формы болезни:
- Первичный гонит – возникает при травмах конечности, внутренних повреждениях коленного сустава, внедрении инфекции в суставную полость;
- Вторичный гонит – причиной служат другие заболевания, например, псориаз, ревматоидный артрит, болезнь Бехтерева.
Клиническая картина может быть различной в зависимости от того, какой причиной вызван гонит, какой он формы и стадии.
Лечение.
Туберкулезный коксит требует общего и местного лечения. Лечение больных с туберкулезным кокситом следует проводить в санаторной обстановке, так как оно должно сопровождаться рядом ортопедических мероприятий, вызываемых необходимостью создать максимальный покой больной конечности. Для устранения болей и контрактуры применяют циркулярную гипсовую повязку с тазовым поясом, которая обеспечивает покой и устраняет боли. После того как боли стихнут и этапными гипсовыми повязками нога будет переведена в правильное положение, циркулярную повязку необходимо удалить и заменить гипсовой кроваткой. Если контрактура остается неисправленной, больному, находящемуся в гипсовой кроватке накладывают вытяжение. Лишь в отдельных, застарелых случаях при контрактурах накладывают вытяжение без гипсовой кроватки. Принципиально контрактура всегда должна исправляться или под наркозом, без усилия, с последующим наложением циркулярной гипсовой повязки, или же методом этапных гипсовых повязок. Если нарывы увеличиваются, применяют пункции и отсасывание гноя во избежание образования свища. Образовавшиеся свищи нужно тщательно оберегать от присоединения вторичной инфекции. Течение процесса контролируют наблюдением за общим состоянием больного рентгенограммами, производимыми через каждые 2—3 месяца. Основным методом лечения туберкулезного коксита является санаторно-ортопедический. При затихании процесса, определяемом клинически и рентгенологически, больному можно разрешить ходить вначале лишь на костылях в съемном туторе-корсете. Только постепенно увеличивая время нагрузки, следя за клиникой и контролируя больной сустав рентгенографически, больному разрешают пользоваться ногой и не ранее чем через год — ходить без костылей и тутора, причем больной и дальше должен находиться под врачебным наблюдением в диспансере или санатории. Оперативные методы в виде корригирующих ортопедических операций применяются после затихания процесса. Они сводятся к устранению неправильного положения конечности, мешающего ее функции, или к созданию опоры в суставе ноги при его разрушении. В первом случае делают подвертельную остеотомию, а во втором — внесуставной артродез, чтобы создать неподвижность в суставе и дать прочную опору конечности. Анкилоз в этих случаях является наилучшим исходом. Функциональный результат лечения более чем в половине случаев бывает хорошим.
Профилактика и прогноз
Первичный гонит при своевременном лечении никак не влияет на дальнейшую жизнь пациента. Осложнения возникают, если заболевание спровоцировало существенную деформацию сустава. В таком случае прогнозы не самые благоприятные. Тем не менее, дегенеративный процесс можно замедлить. Вторичный артрит требует детальной диагностики и лечения болезни-первопричины. Кроме того, благоприятный исход во многом зависит от профилактических мер. Пациенту необходимо избегать деятельности, при которой присутствует высокий риск травматизации. Рекомендуется регулярно заниматься спортом, это укрепит мышцы, разовьет равновесие и гибкость. Крайне важным аспектом являются профилактические обследования в медицинском учреждении.
httpv://www.youtube.com/watch?v=embed/tGQtgmQoPc8
Схема лечения
Терапия гонита коленного сустава осуществляется в несколько этапов:
- Лечебные мероприятия, направленные на терапию основного заболевания (при вторичной форме гонита).
- Иммобилизация колена с использованием специальных гипсовых повязок.
- Прием антибактериальных препаратов (необходимо использование системных антибиотиков в виде таблеток, а также внутрисуставные инъекции препарата, непосредственно, в область поражения). Кроме того, необходимо использование НПВС или гормональных противовоспалительных средств при тяжелом течении недуга.
- Физиопроцедуры (назначают только на стадии ремиссии, когда основные симптомы патологии выражены не столь явно).
Если патология имеет тяжелое, затяжное течение, сопровождается значительной деформацией и разрушением тканей сустава, пациенту назначают хирургическую операцию. В ходе нее врач удаляет пораженные ткани, и, если это необходимо, осуществляет протезирование.
Воспалительные заболевания суставов (артриты) могут быть как самостоятельной нозологической единицей, так и системной патологией, связанной со многими болезнями. Поэтому поставить точный диагноз бывает чрезвычайно трудно. Они протекают в форме:
- моноартрита, когда страдает всего одно суставное сочленение;
- олигоартрита (два — три);
- и полиартрита (множественное поражение).
Воспаление коленного сустава (гонит) чаще встречается в форме отдельного заболевания как моноартрит, однако может быть и признаком полиартрита. Почему воспаляются коленные суставы?
Кожный панариций
Кожный панариций характеризуется скоплением гноя между сосочковым слоем и эпидермисом.
На месте воспалительного очага возникает боль, которая постепенно усиливается, становится пульсирующей. Общее состояние больного не страдает, но иногда температура тела повышается до 37–38˚.
Диагностика кожного панариция не представляет трудностей, однако следует помнить о кожно-подкожном панариции, протекающем по типу «запонки», т.е. когда основной воспалительный очаг располагается в подкожной клетчатке, а гной проникает в субэпидермальное пространство через небольшое отверстие.
Лечение кожного панариция оперативное. Обезболивания не требуется, так как эпидермис лишен чувствительности. Острым скальпелем надрезают у основания отслоенный участок эпидермиса, вводят бранши маленьких ножниц и тщательно удаляют весь отслоенный эпидермис.
При выявлении на раневой поверхности точечного отверстия, что указывает на наличие кожно-подкожного панариция, вскрытие его должно производится сразу же.
Подкожный панариций является наиболее частой формой воспалительных процессов, развивающихся на кисти.
Подкожный панариций наиболее часто локализуется на ладонной поверхности концевых фаланг пальцев и реже – на средних и основных. Вследствие характерного анатомического строения подкожно-жировой клетчатки пальцев воспалительный процесс при подкожном панариции легко поражает глубжележащие ткани, в том числе и костную.
Развитие подкожного панариция сопровождается сильными пульсирующими болями, лишающими больного сна. Температура тела в начале заболевания субфебрильная, при тяжелых и запущенных случаях повышается до 38˚.
Пораженный палец находится в полусогнутом положении, движения в нем ограничены и болезненны. Непосредственно в области очага воспаления появляется припухлость, которая более выражена на средней и основной фалангах.
Гиперемия кожи в начальной стадии заболевания появляется на тыле пальца, а затем на ладонной поверхности. Локальная болезненность определяется с помощью пуговчатого зонда.
Лечение подкожного панариция в основном хирургическое. Лишь на самых ранних стадиях заболевания, в 1–2 сутки, до развития нагноения может применяться консервативное лечение.
Установить факт нагноения в ранние сроки – нелегкая задача, поскольку типичные признаки абсцесса или флегмоны отсутствуют. Следовательно, определить тактику лечения, может только хирург, к которому и должен быть направлен больной сразу же после установления диагноза.
Наиболее серьезной ошибкой следует считать затягивание сроков оперативного лечения, ожидание явных признаков нагноения, первой «бессонной ночи» и пр. Операция проводится под местным обезболиванием, лечение амбулаторное.
Для вскрытия подкожных панарициевконцевых фаланг наилучшие результаты дают клюшкообразные разрезы по ладонно-боковым поверхностям с сохранением целостности кожи ладонной поверхности и особенно, кончика пальца.
На средних и основных фалангах первый разрез целесообразно проводить непосредственно над гнойником, через первичную рану или микротравму. Затем, после уточнения расположения гнойника и выполнения некрэктомии – наносить контрапертуры для проведения сквозных дренажей.
Профилактические меры
В целях профилактики гонартрита следует ограничить или избежать указанных выше этиологических факторов заболевания и факторов риска. То есть необходим контроль веса, регулярная физическая активность, особенно при длительном пассивном положении нижних конечностей, умеренность вертикальных нагрузок на скелетный каркас, правильная диета.
Что это такое – гонартрозом называют заболевание коленного сустава не воспалительного характера, при котором нарушается кровоснабжение хряща, покрывающего суставные поверхности бедренной и/или большеберцовой костей.
В результате хрящ разрушается, участки костей начинают тереться друг о друга, вследствие чего они уплотняются и разрастаются. К этому зачастую присоединяются воспалительные явления.
Симптомы заболевания обусловлены только вышеуказанными процессами; соли кальция, если и откладываются в суставах, причиной патологии не являются. Патология чаще всего развивается у лиц 40 лет и старше, в основном страдают женщины и люди, занимающиеся профессиональным спортом или имеющие травмы коленных суставов.
Суставной хрящ не регенерирует, поэтому заболевание нужно обнаружить и начать лечить еще на ранних стадиях.
Причины
К развитию гонита могут привести многочисленные неблагоприятные факторы, среди которых выделяют:
- Травматические повреждения (переломы, ушибы, постоянное механическое воздействие на область колена, открытые травмы, нарушающие целостность суставной капсулы).
- Патологии аутоиммунной природы (например, ревматоидный артрит, системная красная волчанка).
- Дистрофические процессы, поражающие другие элементы опорно-двигательной системы, в результате которых происходит перераспределение нагрузки на скелет.
- Инфекционные заболевания, при которых возбудитель вместе с кровотоком или током лимфы проникает в область коленного сустава.
- Чрезмерные нагрузки на колено.
Основными причинами появления воспалительного процесса в коленном суставе являются следующие факторы:
- травмы, ушибы, ранения (в быту, на работе и во время занятий спортом);
- хронические аутоиммунные заболевания с поражением суставов (волчанка, ревматоидный артрит);
- генерализованная инфекция (туберкулез, гонорея, сифилис).
Каким может быть гонартроз
1. В зависимости от патогенеза различают такие виды гонартроза:
- Первичный (идеопатический). Причина его развития до сих пор остается неизвестной. Обычно встречается у пожилых людей. Как правило, при таком виде происходит двустороннее поражение суставов.
- Вторичный, возникающий на фоне или вследствие предшествующей патологии коленного сустава (травмы, нарушения развития, инфекционного или системного заболевания и так далее). Можно встретить у людей любого возраста. Обычно это односторонний процесс (только левосторонний или только правосторонний).
2. В зависимости от клинических проявлений болезни и от степени нарушения подвижности сустава различают гонартроз трех степеней:
- 1 степени, с начальными проявлениями заболевания. Больных, находящихся на данной стадии, периодически беспокоит боль, которая появляется в глубине колена и усиливается во время длительной ходьбы или при другой нагрузке на ноги. Может сопровождаться опуханием коленей с самостоятельным исчезновением симптомов. Деформации коленных суставов на данной стадии не наблюдается.
- 2 степени, с нарастанием симптоматики гонартроза 1 степени. Характеризуется более интенсивным и продолжительным болевым синдромом. Во время движения отмечается хруст в колене, по утрам возможна скованность, проходящая в течение дня. Немного ограничено сгибание и разгибание ноги.
- 3 степени, с наиболее выраженными симптомами, характерными данному виду заболевания. Признаки: боль из периодической переходит в постоянную, причем, не только во время ходьбы, но также и в покое, часто появляется при погодных изменениях. Данной стадии свойственно резкое нарушение походки и ограничений подвижности. Наблюдается визуальное увеличение коленного сустава и его деформация. Возможна Х-образная деформация (вальгусная) или О-образная (варусная).
Как проявляется
Общие симптомы гонита:
- Боль в суставе, которая усиливается при нагрузках и проходит после отдыха. Болевой синдром может быть разный по характеру и интенсивности.
- Утренняя скованность при движении суставом. Как правило, проходит через какое-то время.
- Повышение температуры больного места.
- Отек колена.
- Расстройство двигательной функции и деформация сустава.
Симптомы могут варьироваться в зависимости от вида гонита. При подагрической этиологии под кожей возникают отложения мочевой кислоты. При пальпации выражаются бугристыми уплотнениями. Посттравматический артрит может сопровождаться лихорадкой и лейкоцитозом. Туберкулезный гонит проявляется фибрильной температурой, незначительным болевым синдромом и атрофией, прилегающих к коленям мышц. Сифилитическая этиология заболевания характеризуется воспалением нескольких суставов. Специфическими симптомами выделяется острое гнойное протекание болезни:
- повышение локальной температуры;
- сильная боль;
- пациента знобит;
- нарушение двигательной функции;
- в колене скапливается жидкость;
- общая слабость;
- мышечная атрофия.
Околовертельный бурсит
Околовертельный бурсит развивается при воспалении bursatrochanterica, расположенной позади большого вертела бедра под большой ягодичной мышцей и ее сухожильным растяжением.
Несмотря на достаточно глубокое расположение, эта синовиальная сумка бывает подвержена гнойному воспалению, протекающему как глубокий абсцесс, а затем, флегмона ягодичной области.
Чаще всего ошибочно ставится диагноз постинъекционного абсцесса, хотя гнойник располагается медиальнее обычного места инъекций. Данное заболевание мало знакомо хирургам, поэтому при оперативном лечении синовиальную оболочку сумки не иссекают, а ограничиваются вскрытием флегмоны, которая после заживления раны рецидивирует.
Резекция коленного сустава по Текстору
Показанием к резекции сустава служит гнойный остеоартрит с деструкцией суставных поверхностей костей. Цель операции — удаление разрушенных участков кости, дренирование и формирование в последующем анкилоза. U-образный разрез начинают на 3-4 см выше внутреннего мыщелка бедренной кости, по краю т. vastus medialis, ведут до бугристости большеберцовой кости и поворачивают кнаружи в поперечном направлении; с наружной стороны сустава разреза продолжают к наружному мыщелку бедренной кости по краю т. vastus lateralis на 3-4 см выше мыщелка.
Рассекают кожу, подкожную клетчатку, фасцию, собственную связку надколенника, обнажают жировую подушку. Рассекают фиброзную и синовиальную оболочки, оттягивают образовавшийся лоскут кверху и широко обнажают мыщелки бедра, суставную поверхность большеберцовой кости. Осматривают суставные поверхности костей. Доступ к заднему отделу сустава возможен после пересечения крестообразных связок и выдвигания большеберцовой кости кпереди.
Резекция коленного сустава по Текстору: а — линия разреза; б — лоскут мягких тканей отвернут кверху; в — спиливание мыщелков бедренной кости; г — после резекции суставных концов костей
Объем резекции сустава определяется степенью разрушения костей. Если разрушены мыщелки бедра, то долотом или пилой их удаляют, удаляют также мениски и хрящевую поверхность вместе с мыщелковым возвышением — местом прикрепления крестообразных связок. Если определяется деструкция большеберцовой кости, то и ее удаляют долотом или пилой. Синовиальную оболочку сустава иссекают при ее диффузном гнойном воспалении. Осматривают и промывают раствором антисептика передневерхний и боковые завороты сустава. Удаляют хрящ с внутренней поверхности надколенника. Резецированные поверхности костей сближают, укладывают надколенник и сшивают концы его собственной связки капроновыми швами.
Редкие кетгутовые швы накладывают на синовиальную капсулу, в боковые отделы сустава проводят дренажные трубки для введения антисептиков. После рентгеновского контроля на операционном столе для определения положения костей и выявления возможного подвывиха голени кзади накладывают гипсовую повязку с иммобилизацией тазобедренного сустава и с окном в области коленного сустава. Согнутую в коленном суставе конечность фиксируют под углом 170°, плотно сближая концы резецированных костей. Срок иммобилизации 3 мес.
Прогноз при гнойном гоните всегда серьезен для жизни больного и функции сустава, особенно при прогрессирующей флегмоне, инфицированных огнестрельных повреждениях и остеомиелите. При гонорейных гонитах наблюдается типичное острое течение со значительными анатомическими разрушениями; прогноз также серьезен.
Гнойный артрит коленного сустава – гнойный гонит, чаще возникает после открытых повреждений и реже как следствие метастатической инфекции из другого очага: при остеомиелите, гнойном плеврите, при брюшном тифе.Не всякое ранение коленного сустава сопровождается гнойным гонитом. Своевременная тщательная обработка раны с последующим глухим швом и применением антибиотиков позволяет обычно избежать этого осложнения. Однако даже при относительно ранней первичной обработке раны не всегда удается предупредить развитие гнойного гонита. Следует различать гнойный гонит и флегмону капсулы сустава. Пока гнойный эксудат находится в полости сумки, заболевание можно рассматривать как эмпиему коленного сустава. Эта форма гнойного артрита имеет относительно благоприятное течение. Но в дальнейшем воспалительный процесс распространяется на фиброзный слой капсулы, вовлекая в процесс фасцию, связочный аппарат и подкожный жировой слой. В этом случае возникает наиболее тяжелая, флегмонозная форма гнойного гонита — флегмона капсулы . Эта форма может развиваться также при ранении и инфицировании всех слоев капсулы сустава без признаков острого синовита. При гнойном артрите воспалительный процесс захватывает все элементы сустава. Крестообразные связки подвергаются грубым изменениям. Хрящевой покров разрушается. Обнажается спонгиозная ткань, в которой развивается остит или остеомиелит. При проникающем ранении коленного сустава с повреждением костей воспалительный процесс протекает более бурно.
Локтевой бурсит
Локтевой бурсит развивается при воспалении синовиальной сумки локтевого отростка локтевой кости (bursaolecrani). По задней поверхности локтевого сустава появляется флюктуирующая припухлость, иногда достигающая 7–8 см в диаметре.
При прорыве гноя за пределы оболочки сумки развивается подкожная флегмона по задне-внутренней поверхности плеча и разгибательной поверхности предплечья.
С полостью локтевого суставаbursaolecraniне сообщается, поэтому развития артрита практически исключено. При длительном течении, неадекватном дренировании гнойника возможно развитие контактного остеомиелита локтевого отростка.
Артрит коленного сустава симптомы
Если болят колени, артрит диагностируется не всегда, но боль считается одним из основных симптомов недуга. В большинстве случаев болезненность проявляется постепенно. Часто она сочетается с утренней скованностью. На начальных этапах боль появляется только после нагрузок. При обострениях же она становится постоянной, пульсирующей. У многих пациентов в зоне поражения повышается температура.
При болезни артрит коленного сустава признаки и другие могут встречаться. Так, например, часто на месте воспаления образуется припухлость, которая не уменьшается в размере и не зависит от процесса водного обмена. На поздних стадиях у многих пациентов суставы начинают деформироваться. Происходит это из-за спазма мышц, возникающих в качестве ответа на боль. Со временем сустав фиксируется в неправильном положении.
Степени артрита коленного сустава
Признаки болезни отличаются в зависимости от ее степени:
- Гонит коленного сустава первой степени характеризуется незначительными болями. По утрам некоторые пациенты ощущают ограниченность в подвижности колена, которые проходят сами собой через некоторое время.
- При артрите второй степени боль усиливается, становится отчетливо видно припухлость в области колена. Кожа на пострадавшем суставе краснеет, на ней образуется отек.
- Третья степень – самая сложная. При деформирующем артрите пациенты страдают от сильных болей, которые сопровождаются стойким спазмом мускулатуры, в результате чего колено деформируется.
Характеристика недуга
Гонит представляет собой патологию воспалительного характера, поражающую область колена. Воспаление провоцирует повышенную выработку и накопление экссудата в суставной сумке, в результате чего у пациента развивается отечность колена, увеличение размеров сустава. Наблюдается ограниченность движений, пораженный сустав принимает наиболее удобное для него положение (колено пациента всегда немного согнуто).
Способы диагностики
Прежде всего, при появлении неприятных симптомов необходимо обратиться к врачу. Выявляет гонит хирург-травматолог, ортопед или ревматолог. Во время приема врач выслушает жалобы, соберет и проанализирует анамнез и проведет клинический осмотр. Для подбора эффективной терапии необходимо определить вид артрита. Для этого пациенту назначают ряд лабораторных и инструментальных исследований:
- Различные анализы крови. Повышенные лейкоциты и СОЭ указывают на присутствие инфекционного агента. Исследование гормонального фона говорит о расстройствах эндокринной системы. Тест на чувствительность к антибиотикам необходим для подбора эффективных препаратов.
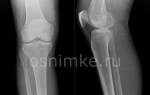
- Рентген. Исследование оценивает целостность и степень истончения костной ткани, масштаб поражения.
- УЗИ. Определяет состояния сосудов и мышц, вокруг поврежденного сустава.
- Артроскопия. Процедура вскрытия сустава в диагностических целях.
- Пункция. Метод подразумевает забор суставной жидкости для определения характера воспаления и проведения теста на чувствительность к терапии.